Insulinga bog'liq bo'lmagan diabet (NIDDM, 2 turdagi diabet) - Pasaytirilgan insulin sekretsiyasi va periferik to'qimalarning insulin sezgirligi (insulin qarshiligi) bilan tavsiflanadigan geterogen kasallik.
1) irsiyat - nuqsonli genlar (11-xromosoma bo'yicha - insulin sekretsiyasining buzilishi, 12-xromosoma bo'yicha - insulin retseptorlari sintezining buzilishi, glyukozani aniqlash tizimidagi irsiy nuqsonlar)-hujayralar yoki periferik to'qimalar), ikkala bir xil egizaklarda NIDDM 95-100% rivojlanadi holatlar.
2) ortiqcha ovqatlanish va semirish - ko'p miqdorda oson so'riladigan uglevodlar, shirinliklar, alkogol va o'simlik tolasi etishmovchiligi bo'lgan yuqori kalorili ovqatlar, hayot tarziga qo'shilib, buzilgan insulin sekretsiyasini va insulin qarshiligining rivojlanishiga yordam beradi.
NIDDM patogenezi uchta darajadagi buzilishlar tufayli yuzaga kelgan:
1. Insulin sekretsiyasini buzish - kasallikning eng erta va eng aniq bosqichlarida aniqlangan NIDDM ning birinchi asosiy nuqsoni:
a) sifatli buzilishlar- NIDDM yordamida ro'za tutadigan qonda insulin darajasi sezilarli darajada pasayadi, proinsulin ustunlik qiladi
b) kinetik buzilishlar - sog'lom odamlarda glyukozani qabul qilishga javoban bifazik insulin sekretsiyasi kuzatiladi: sekretsiyaning birinchi cho'qqisi glyukoza qo'zg'algandan keyin darhol boshlanadi, 10-daqiqada tugaydi, hujayrali granulalardan saqlangan insulin chiqishi sababli, sekretsiyaning ikkinchi cho'qqisi 10 daqiqadan keyin boshlanadi. Kirish bilan / kiritishda yoki 30 minutdan keyin Glyukozani og'iz orqali qabul qilishdan keyin yoki undan keyin, uzoq muddatli glyukoza bilan β-hujayralarni rag'batlantirishga javoban yangi sintezlangan insulin sekretsiyasini aks ettiradi, NIDDM bilan birinchi bosqich bo'lmaydi va insulin sekretsiyasining ikkinchi bosqichi silliqlanadi
v) miqdoriy buzilishlar - NIDDM Langvrxans orollaridagi β-hujayralar massasining pasayishi, adillarda amiloid birikmalarining to'planishi (insulin bilan β-hujayralar tomonidan chiqariladigan va proinsulinni insulinga aylantirishda ishtirok etadigan amilindan sintez qilingan), "glyukoza toksikligi" (surunkali gipergemiya) tufayli NIDDM kuchli insulinopeniya bilan tavsiflanadi. Langerhans orollaridagi tizimli kasalliklar va insulin sekretsiyasining pasayishi) va boshqalar.
2. Periferik to'qimalarning insulin qarshiligi:
a) preeceptor genetik jihatdan aniqlangan, o'zgartirilgan, nofaol mahsulotlar bilan bog'liq
insulin molekulalari yoki proinsulinni insulinga to'liq konversiyasi
b) retseptor - faol insulin retseptorlari sonining kamayishi, g'ayritabiiy nofaol retseptorlarning sintezi, antiretseptor antikorlarining paydo bo'lishi bilan bog'liq.
c) post-reseptor - insulin retseptorlari tirozin kinazasi faolligining pasayishi, glyukoza tashuvchilar sonining pasayishi (hujayra ichidagi glyukoza tashilishini ta'minlaydigan hujayra membranasining ichki yuzasidagi oqsillar);
Insulin qarshiligini rivojlantirishda qonda insulin antagonistlarining (insulin antikorlari, insulin gormonlari: o'sish gormoni, kortizol, tiroid gormonlari, tirotropin, prolaktin, glyukagon, CA) aylanishi ham muhimdir.
3. Jigar glyukoza ishlab chiqarishni ko'payishi - glyukoneogenezning kuchayishi, jigar tomonidan glyukoza ishlab chiqarishni bostirish, glyukoza hosil bo'lishining sirkadiyalik ritmining buzilishi (tunda glyukoza ishlab chiqarish kamaymaydi) va boshqalar.
NIDDM klinik ko'rinishlari:
1. Quyidagi shikoyatlar subyektiv xarakterga ega:
- umumiy va mushaklarning kuchsizligi (mushaklarda energiya, glikogen va oqsil shakllanishining etishmasligi tufayli)
- tashnalik - DM dekompensatsiyasi davrida bemorlar kuniga 3-5 litr va undan ko'p ichishlari mumkin, giperglikemiya qanchalik yuqori bo'lsa, shunchalik aniq tashnalik, quruq quruqlik (suvsizlanish va tuprik bezining ishdan chiqishi tufayli)
- kechayu kunduz tez-tez va ko'p miqdorda siyish
- semirib ketish - ko'pincha, lekin har doim ham emas
- terining qichishi - ayniqsa genital hududdagi ayollarda
2. Ob'ektiv ravishda, organlar va tizimlarning holati:
a) teri:
- quruq teri, turgor va egiluvchanlikning pasayishi
- terining yiringli lezyonlari, takroriy furunkuloz, gidroyenit, oyoqlarning epidermofitozi
- teri ksantomalari (dumba, pastki oyoqlarda, tizza va tirsak qo'shilishida, bilaklarda joylashgan lipidlar bilan to'ldirilgan sarg'ish rangdagi papulalar va nodullar) va ksantelazma (ko'z qovoqlari terisida sariq rangli dog'lar).
- Rubeoz - yonoq va yonoqlarda terining qizarishi bilan teri kapillyarlarining kengayishi (diabetik qizarish)
- terining lipoid nekrobiozi - ko'pincha oyoqlarda, avvalo qizg'ish-jigarrang yoki sarg'ish rangli tugunlar yoki kengaygan kapillyarlarning eritematoz chegarasi bilan o'ralgan dog'lar bor, ularning ustidagi teri asta-sekin atrofiyaga aylanadi, silliq, porloq, qattiq likenlash ("pergament") bilan qoplanadi, ba'zan zararlanadi. yaralar yaralanadi, pigmentatsiya zonalarini qoldirib, juda sekin shifo beradi
b) oshqozon tizimi:
- periodontal kasallik, bo'shashish va tishlarning yo'qolishi
- alveolyar pyorreya, gingivit, ülseratif yoki aft stomatit
- surunkali gastrit, duodenit atrofiya rivojlanishi bilan, me'da shirasining sekretsiyasi pasayishi;
oshqozon motor funktsiyasini gastropararezgacha pasayishi
- ichak disfunktsiyasi: diareya, steatorreya, malabsorbtsiya sindromi
- yog'li jigar gepatozi, surunkali kalsiy xoletsistit, o't pufagi diskinezi va boshqalar.
v) yurak-qon tomir tizimi:
- turli xil asoratlar bilan ateroskleroz va yurak-qon tomir kasalliklarining erta rivojlanishi (diabet bilan kasallangan MI og'riqsiz kechishi mumkin - Parishionerning yurak gipesteziyasi sindromi, ko'pincha transmural, davom ettirish qiyin, turli xil asoratlar bilan birga keladi)
- arterial gipertenziya (ko'pincha nefroangiopatiya, buyrak arteriyalarining aterosklerozi va boshqalar tufayli)
- "diabetik yurak" - dismetabolik miyokard distrofiyasi
g) nafas olish tizimi:
- o'pka tuberkulyoziga moyilligi, og'ir kechishi, tez-tez kuchayishi, asoratlari
- tez-tez pnevmoniya (o'pkaning mikroangiopatiyasi tufayli)
- tez-tez o'tkir bronxit va surunkali bronxit rivojlanishiga moyil
e) siydik tizimi: siydik yo'llarining yuqumli va yallig'lanish kasalliklariga moyil bo'lishi (sistit, pielonefrit) va boshqalar.
NIDDM diagnostikasi: 74-savolga qarang.
1. Diet - quyidagi talablarga javob berishi kerak:
- jismoniy faollik darajasiga qarab barcha energiya xarajatlarini qoplaydigan va "ideal" tana vaznining saqlanishini ta'minlaydigan, tana vaznidan ortiq bo'lgan gipokalorik ovqatlanish asosiy tarkibiy qismlarning (60% uglevodlar, 24% yog ', 16% protein) tarkibida fiziologik bo'lishi kerak. kuniga 1 kg tana vazniga 20-25 kkal asosida
- kunlik kaloriya iste'moli o'rtasida quyidagi taqsimot bilan 4-5 karra ovqatlanish: 30% - nonushta uchun, 40% - tushlik uchun, 10% - tushdan keyin ovqatlanish uchun, 20% - kechki ovqat uchun.
- oson hazm bo'ladigan uglevodlarni, spirtli ichimliklarni iste'mol qilishni yo'q qilish, o'simlik tolasini ko'paytirish
- hayvonlardan olinadigan yog'larning cheklangan miqdori (yog'larning 40-50% o'simlik bo'lishi kerak)
Monoterapiya ko'rinishidagi parhez, uning ishlatilishi fonida diabet uchun to'liq kompensatsiyani saqlab qolish mumkin bo'lgunga qadar amalga oshiriladi.
2. Vazn yo'qotish, etarli jismoniy faoliyat (ortiqcha tana vazniga ega bo'lgan holda, anorektikadan foydalanish mumkin - katekolaminlar, meridiya (sibutramin) ni olishiga xalaqit beradigan markaziy ta'sirga ega preparat kuniga 10 mg 1 marta, 1 oy davomida 3-5 kg vazn yo'qotish eng maqbuldir.
3. Dori terapiyasi - og'zaki gipoglikemik dorilar (shuningdek, insulin talab qiladigan 2-toifa diabet + insulinli terapiya, qo'shma dorilar bilan aralashtirilgan dorilar: aralashtirma-30, humulin profil-3, insulin-25 GT, nonushta va kechki ovqatdan oldin ikki marotaba qabul qilish rejimida);
a) sekretogenlar - b-hujayralar tomonidan tayyor insulin sekretsiyasini rag'batlantiruvchi dorilar:
1) sulfoniluriya hosilalari - xlorpropamid (I avlod) kuniga 1-2 mg dozada 250 mg, glibenclamide (maninil) 1,25-20 mg / kun, shu jumladan mannilning 1,75 va 3,5 mikronizatsiyalangan shakllari, glipizid, glikoslazid (diabet) kuniga 80-320 mg, glisidon, glimepirid (amilil) kuniga 1-8 mg
2) aminokislotalarning hosilalari - postprandial giperglikemiyani tartibga solish uchun eng maqbul: novonorm (repaglinid) ovqatdan oldin 0,5-2 mg dan kuniga 6-8 mg gacha, starlix (nateglinid)
b) biguanidlar - glyukozani periferik utilizatsiya qilishda insulin mavjudligini oshirish, glyukoneogenezni kamaytirish, qonda glyukoza kamayishi bilan ichaklarda glyukoza miqdorini ko'paytirish: N, N-dimetilbiguanid (siofor, metformin, glyukofag) kuniga 2 marta 500-850 mg.
c) a-glyukozidaza ingibitorlari - Ovqat hazm qilish tizimidagi uglevodlarning so'rilishini kamaytirish: glyukobay (akarboza) kuniga 3 marta bo'lingan dozada kuniga 150-300 mg.
d) glitazonlar (tiosalidinedinlar, insulin sezgirligi) - periferik to'qimalarning insulinga sezgirligini oshirish: aktos (pioglitazon) kuniga 1 marta 30 mg
4. NIDDM asoratlarining oldini olish va davolash - muammoni muvaffaqiyatli hal qilish uchun quyidagilar zarur:
a) NIDDM ni to'g'ri va to'g'ri davolash orqali normoglikemiya, aglikozuriya uchun uglevodlar almashinuvi buzilishining o'rnini qoplash
b) yog'lar almashinuvini tegishli lipidlarni kamaytiruvchi terapiya bilan to'ldiring: yog'lar, dorilar (statinlar, fibratlar, nikotin kislotasi preparatlari va boshqalar) cheklangan dieta
v) qon bosimining normal darajasini ta'minlash (gipertenziv dorilar, ayniqsa nefroprotektiv ta'sir ko'rsatadigan ACE inhibitörleri)
g) qon ivish va antikoagulyatsiya tizimlarining muvozanatini ta'minlash
Kechki asoratlarning oldini olish o'z ichiga oladi uzoq vaqt davomida uglevod almashinuvining barqaror kompensatsiyasini saqlab turish va diabetning kech asoratlarining dastlabki bosqichlarini erta aniqlash:
1) diabetik retinopatiya - dastlabki 5 yilda yiliga bir marta muntazam ravishda fundus tekshiruvini, so'ngra 6 oyda bir marta, orqa miya tomirlari neoplazmasida lazer koagulyatsiyasi ko'rsatiladi.
2) diabetik nefropatiya - surunkali buyrak etishmovchiligi alomatlari paydo bo'lganda, har 6 oyda bir marta mikroalbuminuriyani aniqlash kerak - hayvon oqsilini (kuniga 40 g gacha) va natriy xloridni (kuniga 5 g gacha), ACE inhibitörlerini qo'llashni, detoksifikatsiya terapiyasini va funktsiyalarining yomonlashishini davom ettirish bilan. buyraklar - gemodializ va boshqa asoratlar.
NIDDM profilaktikasi: sog'lom turmush tarzi (gipodinamiya va semirib ketishdan saqlaning, spirtli ichimliklarni suiiste'mol qilmang, chekish va hokazo, ratsional ovqatlanish, stressni yo'q qilish) + parhez yoki doimiy giperglikemiya epizodlari bo'yicha doimiy ravishda tuzatish, qon shakar miqdorini davriy kuzatib borish
Qandli diabetning kech (surunkali) asoratlari: mikroangiopatiya (diabetik retinopatiya, diabetik nefropatiya), makroangiopatiya (diabetik oyoq sindromi), polineuropatiya.
Diabetik angiopatiya - qandli diabetda keng tarqalgan qon tomir lezyonlari, ham kichik tomirlarga (mikroangiopatiya), ham katta va o'rta kalibrli arteriyalarga (makroangiopatiya).
Diabetik mikroangiopatiya - o'ziga xos diabet kasalligi, ularning tarkibidagi o'zgarishlar bilan xarakterlanadigan mayda tomirlarning (arteriolalar, kapillyarlar, venulalar) keng tarqalishi (poydevor membranasining qalinlashishi, endotelial ko'payish, tomir devoriga glikosaminoglikanlarning tushishi, arteriolalar devori gialinozi, mikrotrombozlar, mikroblarga qarshi kurashish qobiliyatining kuchayishi uchun) :
1. Diabetik retinopatiya - diabet bilan kasallangan bemorlarda ko'rlikning asosiy sababi, proliferativ bo'lmagan (mikroanevrizmalar, qon ketish, shish, retinada qattiq ekssudatlar mavjudligi), preproliferativ (+ retinadagi tomirlarning o'zgarishi: ravshanlik, tortishish, qovuzloqlar, tortib olish, qon tomirlari kalibrining tebranishi) va yangi (proliferativ) ko'rinishlar. , to'r pardasida tez-tez uchraydigan qon ketish, uning ajralishi va biriktiruvchi to'qima jadal shakllanishi) shakllari, miltillovchi pashshalar, dog'lar, tuman hissi, loyqa narsalar shikoyatlari ko'zning o'tkirligini b.
Diabetik retinopatiya uchun skrining.
"Oltin standart" - bu fundusning stereoskopik rangli fotosurati, retinaning floresan angiografiyasi va to'g'ridan-to'g'ri oftalmoskopiya hozirda skrining uchun eng qulay hisoblanadi.
Diabet tashxisi qo'yilgan kundan boshlab 1,5-2 yil o'tgach, diabetik retinopatiya bo'lmasa, 1-2 yilda kamida 1 marta, agar mavjud bo'lsa - yiliga kamida 1 marta yoki undan ko'p, homiladorlik bilan diabetik retinopatiyaning kombinatsiyasi bilan , AH, CRF - ko'rishning keskin keskin pasayishi bilan individual tekshiruv jadvali - oftalmolog tomonidan darhol tekshiruv.
Diabetik retinopatiyani davolash tamoyillari:
1. Dori terapiyasi: uglevod almashinuvi uchun maksimal kompensatsiya (og'izda shakarni kamaytiradigan dorilar, insulin terapiyasi), birlashtiruvchi asoratlarni davolash, qon lipidlari ko'tarilgan proliferativ diabetik retinopatiya uchun antioksidantlar (nikotinamid), jarayonning dastlabki bosqichlarida past molekulyar og'ir geparinlar.
2. Diabetik retinopatiyaning boshlang'ich bosqichlarida retinal tomirlarning fotokoagulyatsiyasi (lokal koagulyatsiyaning lokal fokuslari patologik jarayon yoki pretetinal qonash hududida qo'llaniladi, fokal - koagulalar bir necha qatorda paramakulyar va parapapillarar sohalarda qo'llaniladi, panretinal - proliferativ retinopatiyada qo'llaniladi - 1200 dan 1200 gacha). fokuslar ko'zning to'r pardasida dubulg'ali naqshda qo'llaniladi (parametrli va parapapillarar mintaqalardan tortib, to'r pardasining ekvatorial zonasigacha).
3. Kriyoagulyatsiya - proliferativ diabetik retinopatiya bilan og'rigan bemorlar uchun ko'rsatilgan, qon tomirlari bilan tez-tez qon ketishi, neovaskulyarizatsiya va proliferativ to'qimalarning qo'pol o'sishi birinchi navbatda ko'zning pastki yarmida amalga oshiriladi va yuqori yarmida bir hafta o'tgach, qoldiq ko'rish qobiliyatini yaxshilash yoki barqarorlashtirishga imkon beradi. ko'rlik.
4. Vitrektomiya - qon aylanishining takroriy takrorlanishi bilan, keyinchalik vitreus va to'r pardasida fibroz o'zgarishlar paydo bo'lishi.
2. Diabetik nefropatiya - buyrak glomerulining nodulyar yoki diffuz nefroangiosklerozi tufayli.
Diabetik nefropatiyaning klinik va laborator ko'rinishlari.
1. Dastlabki bosqichlarda sub'ektiv namoyonlar yo'q, klinik ko'rinishda, ortib borayotgan proteinuriya, arterial gipertenziya, nefrotik sindrom, surunkali buyrak etishmovchiligining progressiv klinikasi xarakterlidir.
2. Mikroalbuminuriya (siydikdagi albumin chiqishi, normal qiymatdan yuqori, ammo proteinuriya darajasiga etib bormaydi: kuniga 30-300 mg) - diabetik nefropatiyaning eng erta belgisi, doimiy mikroalbominuriya paydo bo'lishi bilan kasallikning klinik ko'rinadigan bosqichi 5-7 yil ichida rivojlanadi.
3. Giperfiltratsiya (GFR> 140 ml / min) - giperglikemiyaning buyrak funktsiyasiga ta'sirining erta oqibati buyrakning shikastlanishiga olib keladi, diabetning davomiyligi oshishi bilan GFR proteinuriya va gipertenziya darajasining og'irligiga qarab asta-sekin kamayadi.
Diabetik nefropatiyaning kech bosqichlarida doimiy proteinuriya, GFR ning pasayishi, azotemiyaning (kreatinin va qon siydikchilining) ko'payishi, gipertenziyaning kuchayishi va turg'unligi, nefrotik sindromning rivojlanishi xarakterlidir.
Diabetik nefropatiyaning rivojlanish bosqichi:
1) buyraklarning giperfunktsiyasi - GFR> daqiqada 140 ml / soat, buyrak qonining ko'payishi, buyrak gipertrofiyasi, normal albuminuriya
Qidirayotgan narsangizni topmadingizmi? Izlashdan foydalaning:
Eng yaxshi so'zlar:Talaba - bu doimo muqarrarlikni chetga suradigan kishi. 10160 - | 7206 - yoki hamma narsani o'qing.
Etiopatogenez va diabetning diagnostikasi
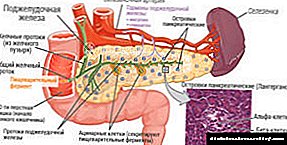
JSST ekspertlarining fikriga ko'ra (1999), diabet turli xil etiologiyalarning metabolik kasalligi deb ta'riflanadi, bu surunkali giperglikemiya bilan buzilgan uglevod, yog 'va oqsil metabolizmi, insulin sekretsiyasining etishmasligi, insulin yoki ikkalasining ta'siri bilan bog'liq.
Diabetdagi birlamchi metabolik nuqson - sitoplazmatik membranalar orqali glyukoza va aminokislotalarning insulinga bog'liq bo'lgan to'qimalarga o'tishidir. Ushbu moddalarning transmembranli tashilishini inhibe qilish boshqa barcha metabolik o'zgarishlarni keltirib chiqaradi.
So'nggi yillarda, diabetning genetik va patofiziologik jihatdan surunkali giperglikemiyaning geterogen sindromi ekanligi haqida fikr paydo bo'ldi, uning asosiy shakllari I va II turdagi diabetdir. Ko'pincha etiologik va kasallik rivojlanishiga hissa qo'shadigan omillarni ajratib bo'lmaydi.
Katta yoshli odamlarda qandli diabetning klinik tasdiqlangan biokimyoviy ko'rsatkichlari bilan kech qon tomir asoratlarining yuqori chastotasi (rivojlanishi 5-7 yil davomida metabolik kasalliklar davomiyligi bilan namoyon bo'ladi) aniqlandi, shundan so'ng 1999 yilda JSST mutaxassislari kasallikning yangi tasnifini taklif qilishdi. diabetning laborator diagnostik mezonlari (jadval. 33.1).
Glyukoza miqdori, mmol / l (mg / dl) | Butun qon | Plazma |
| Venozli | Kapillyar | Venozli | Kapillyar |
| Qandli diabet: |
| och qoringa | > 6,1(> 110) | > 6,1(> 110) | > 7,0 (> 126) | > 7,0 (> 126) |
| yoki glyukoza tushgandan 2 soat o'tgach yoki ikkalasi ham | > 10,0 (> 180) | > 11,1 (> 200) | > 11,1 (> 200) | > 12,2 (> 220) |
| Glyukoza bardoshliligi |
| och qoringa | 6.7 (> 120) va 7.8 (> 140) va 7.8 (> 140) va 8.9 (> 160) va 5.6 (> 100) va 5.6 (> 100) va 6, 1 (> 110) va 6.1 (> 110) va 6.1 (> 110) dan 7.0 mmol / l (> 126 mg / dl) ni boshqa kunlarda glyukoza miqdorini qayta aniqlash orqali tasdiqlash kerak. Shunday qilib, buzilgan uglevodlar almashinuvining jiddiy biokimyoviy mezonlari kiritildi. Agar o'tkir metabolik dekompensatsiya bilan aniq giperglikemiya yoki diabetning yaqqol alomatlari bo'lmasa, engil klinik simptomatologiya mavjud bo'lsa, diabetning tashxisi har doim boshqa kuni takroriy testlar bilan tasdiqlanishi kerak. Ro'za tutadigan qon / plazma glyukoza darajasi me'yordan yuqori, ammo tashxis darajasidan past bo'lgan odamlar diabetning yakuniy tashxisini qo'yish, nazorat o'lchovlari yoki glyukoza bardoshlik sinovi (PTH). PTH normal ovqatlanish va jismoniy faollik fonida, ertalab, 10 soatdan oldin va oxirgi ovqatdan keyin 16 soatdan kechiktirmay amalga oshiriladi. Sinovdan 3 kun oldin bemor kuniga kamida 250 g uglevodlarni qabul qilishi kerak va bu vaqt davomida plazma glyukozasiga ta'sir qiluvchi dori-darmonlarni qabul qilmasligi kerak (glyukokortikosteroidlar, gormonal kontratseptivlar, steroid bo'lmagan yallig'lanishga qarshi va shakarni pasaytiradigan dorilar, adrenostimulyantlar, ba'zi antibiotiklar, tiazid diuretiklar). . PTH holatida quyidagi ko'rsatkichlar boshlang'ich hisoblanadi: 1) normal glyukoza bardoshliligi glyukoza darajasi 7,8 mmol / l (> 140 mg / dl) dan 2 soat o'tgach glikemiya darajasi bilan tavsiflanadi, ammo 11,1 mmol / l (> 200 mg / dl) dan past bo'lsa, diabetni aniqlashga imkon beradi. keyingi tadqiqotlar bilan tasdiqlanishi kerak. Shunday qilib, diabetga ro'za tutadigan plazma glyukozasi> 7.0 mmol / L (> 126 mg / dL) va qonda> 6.1 mmol / L (> 110 mg / dl) ko'payishi tashxisi qo'yilishi mumkin. Qandli diabetning tasnifiJSST ekspertlari diabetning yangi diagnostik mezonlari bilan birgalikda diabetning yangi tasnifini taklif qilishdi (33.2-jadval). 33.2-jadval. Glisemik kasalliklarning etiologik tasnifi (JSST, 1999) 2. Qandli diabetning 2-turi (insulin qarshiligi mavjud bo'lgan insulin qarshiligi variantidan insulin qarshiligi bilan yoki bo'lmasdan, sekretor etishmovchiligining mavjud bo'lgan variantiga qadar) 3. Qandli diabetning boshqa xususiyatlari
- b-hujayralar faoliyatidagi irsiy nuqsonlar
- insulin faolligidagi irsiy nuqsonlar
- oshqozon osti bezi kasalliklari
- endokrinopatiyalar
- giyohvand moddalar yoki kimyoviy moddalar ta'sirida diabet
- infektsiyalar
- Immunitetga asoslangan diabetning g'ayrioddiy shakllari
- ba'zida diabet bilan bog'liq bo'lgan boshqa genetik sindromlar 4. Gestatsion diabet
|
Izoh: glyukoza bardoshliligi va homiladorlik diabetining homiladorlik buzilish shakllari."Insulinga bog'liq" va "insulinga qaram bo'lmagan diabet" atamalarini ishlatmaslik va faqat "I va II turdagi diabet" nomlarini qoldirish tavsiya etiladi. Bu ushbu shakllarning patogeneziga bog'liq va davom etayotgan terapiyani hisobga olmaganda. Bundan tashqari, insulin mustaqil shaklining unga to'liq qaramlikka o'tish ehtimoli bemor hayotining turli bosqichlarida yuzaga kelishi mumkin (33.3-jadval).
33.3-jadval. Glisemik kasalliklar: etiologik turlari va klinik bosqichlari (JSST, 1999)
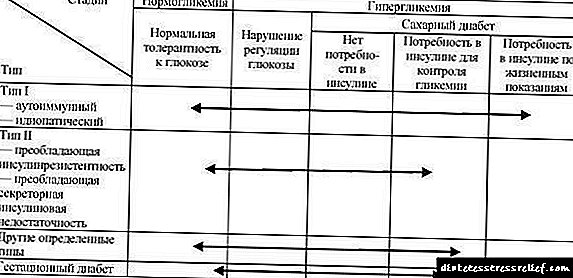
I va II turdagi diabetning eng keng tarqalgan turlari, ular diabetning barcha holatlarining 90% dan ortig'ini tashkil qiladi.
I tip qandli diabetga genetik moyilligi bo'lgan odamlarda va immunologik kasalliklar fonida oshqozon osti bezi orollari β-hujayralarining yo'q qilinishi bilan bog'liq uglevod almashinuvining buzilishi kiradi.
Bemorlarga 30 yoshgacha bo'lgan yosh, mutlaq insulin etishmovchiligi, ketoatsidozga moyillik va ekzogen insulin yuborish kerakligi xarakterlanadi.
Agar b hujayralarining yo'q bo'lib ketishi va kamayishi immunitet yoki otoimmün jarayon tufayli yuzaga kelgan bo'lsa, diabet otoimmün deb hisoblanadi. Qandli diabetning I turi turli xil otoantikorlarning mavjudligi bilan tavsiflanadi.
Unga moyillik HLA kompleks DR3, DR4 yoki DR3 / DR4 genlari va HLA DQ lokalining ma'lum allellari bilan birlashtirilgan. Qandli diabetning birinchi turi (otoimmün) insogin qabul qilmasdan b hujayralarini to'liq yo'q qilish uchun normoglikemiyadan rivojlanish bosqichlarini o'tishi mumkinligi ta'kidlangan. B hujayralarining qisqarishi yoki to'liq yo'q bo'lib ketishi insulin to'liq qaramligiga olib keladi, bunda bemor ketoatsidoz, komaga moyillikni rivojlantiradi. Agar etiologiyasi va patogenezi noma'lum bo'lsa, unda I turdagi diabetning bunday holatlari "idiopatik" diabet deb ataladi.
Qandli diabetning II turi insulin qarshiligining og'irligi va insulin sekretsiyasining buzilishi o'rtasidagi o'zaro bog'liqlik bilan birga keladigan uglevod almashinuvining buzilishlarini o'z ichiga oladi. Qoida tariqasida, II turdagi diabetda ushbu ikki omil kasallikning patogenezida ishtirok etadi, har bir bemorda ular har xil nisbatda aniqlanadi.
II toifa diabet odatda 40 yoshdan keyin aniqlanadi. Ko'pincha kasallik asta-sekin, o'z-o'zidan diabetik ketoatsidozisiz rivojlanadi. Davolash, qoida tariqasida, hayotni saqlab qolish uchun insulinni tezkor qabul qilishni talab qilmaydi. II turdagi diabetning rivojlanishida (diabetning barcha holatlarining 85%) genetik (oilaviy) omil katta ahamiyatga ega.
Ko'pincha, meros poligenik deb hisoblanadi. Irsiy og'irlikdagi bemorlarda diabet kasalligi yoshga qarab ortadi va 50 yoshdan oshgan odamlarda 100% ga yaqinlashadi.
II tipdagi diabetga chalingan bemorlarga yuqori giperglikemiya uchun ko'pincha insulin qo'llaniladi, ammo insulin chiqarilishi bilan spontan ketoatsidoz deyarli yuz bermaydi.
Metabolik sindrom
II tip diabetning genezisida semirib ketish, ayniqsa qorin turi muhim provokatsion rol o'ynaydi.
Qandli diabetning bu turi giperinsulinemiya, to'qima insulin qarshiligining oshishi, jigar glyukoza ishlab chiqarishining ko'payishi va b-hujayraning progressiv etishmovchiligi bilan bog'liq.
Insulin qarshiligi insulin sezgir to'qimalarda rivojlanadi, ular skelet mushaklari, yog 'to'qimalari va jigarni o'z ichiga oladi. Insulin darajasi va semirish o'rtasidagi bog'liqlik yaxshi ma'lum.
Semizlikdagi giperinsulinizm sharoitida qonda somatostatin, kortikotropin, erkin yog 'kislotalari, siydik kislotasi va boshqa kontraktiv omillar aniqlandi, ular bir tomondan qon plazmasidagi glyukoza va insulin darajasiga, boshqa tomondan esa “fiziologik” tuyg'ularning shakllanishiga ta'sir qildi. ochlik. Bu lipogenezning lipolizga nisbatan ustunligiga olib keladi. Semirib ketganda to'qima insulin qarshiligi plazma insulin darajasining ortishi bilan engiladi.
O'ziga xos diabetogen oziq-ovqat moddasi mavjud emas, ammo to'yingan yog'larni ko'p iste'mol qilish va parhez tolasini etarli miqdorda iste'mol qilish insulin sezgirligining pasayishiga olib keladi.
Tana vaznining 5-10% ga pasayishi, hatto semirish davom etsa ham, retseptorlar nuqsonini tuzatishga, plazma tarkibidagi insulin kontsentratsiyasining pasayishiga, glikemiya, aterogen lipoproteinlar darajasining pasayishiga va bemorlarning umumiy holatining yaxshilanishiga olib keladi.
Ba'zi obez bemorlarda diabetning rivojlanishi insulin etishmovchiligining mutloqdan mutlaqgacha oshishi bilan davom etmoqda. Shunday qilib, semirish, bir tomondan, diabet rivojlanishining xavf omilidir, ikkinchi tomondan, uning erta namoyon bo'lishi. II tip qandli diabet patogenetik jihatdan heterojen.
1999 yilda JSSTning hisobotida metabolik sindrom tushunchasi qon tomir asoratlari uchun muhim omil sifatida taqdim etilgan.
Metabolik sindrom uchun kelishilgan ta'rifning etishmasligiga qaramay, uning kontseptsiyasi quyidagi tarkibiy qismlardan ikkitasini yoki ko'pini o'z ichiga oladi
- glyukoza almashinuvining buzilishi yoki diabetning mavjudligi,
- insulin qarshiligi,
- qon bosimining 140/90 mm RT dan oshishi. San'at.
- triglitseridlar va / yoki past xolesterolni ko'payishi past zichlikdagi lipoprotein(LDL),
- semirish,
- mikroalbuminuriya 20 mkg / min dan ko'proq.
Semirib ketgan bemorlarda tana vaznini kamaytirishga, metabolik sindromning xavfli omillariga ta'sir ko'rsatishga qaratilgan qattiq parhez choralarini qo'llash ko'pincha glikemiyani normallashtirish yoki pasayishiga va asoratlar chastotasini pasayishiga olib keladi.
Qandli diabetning asoratlari
Bir qator bemorlarning (taxminan 5%) uglevod almashinuvi uchun tovon darajasidan qat'i nazar, asoratlarga yuqori moyillik mavjud, bemorlarning boshqa qismida (20-25%) kam genetik moyillik tufayli asoratlar kam uchraydi.
Ko'pgina bemorlarda (70-75%) irsiy moyillik darajasi turlicha bo'lishi mumkin va aynan shu bemorlarda uglevod almashinuvi uchun yaxshi kompensatsiyani saqlab qolish angiopatiya va neyropatiya kursida aniq inhibe ta'siriga ega.
Diabetik angiopatiya (makro- va mikroangiopatiya) va neyropatiya qandli diabetning turidan qat'iy nazar ba'zi jiddiy kasalliklardir. Ushbu buzilishlarning rivojlanishida ular oqsillarning glikatsiyasiga (ularning ferment bo'lmagan va glyukoza molekulasi bilan bog'lanishi va oxirgi bosqichda, insulinga bog'liq bo'lmagan to'qimalarda hujayra funktsiyasining o'zgarishiga qaytarilmas kimyoviy reaktsiya) va qonning reologik xususiyatlarining o'zgarishiga katta ahamiyat beradi.
Gemoglobin oqsillarini glyatsiya qilish gazni tashishda uzilishlarga olib keladi. Bundan tashqari, membrana oqsillarining tuzilishi buzilganligi sababli podval membranalarida qalinlashuv mavjud. Qandli diabet bilan og'rigan bemorlarda qon zardobi, lipoproteinlar, periferik nervlar va biriktiruvchi to'qima tuzilmalari tarkibidagi oqsillarga glyukoza qo'shilishi jarayoni aniqlandi.
Glitsatsiya darajasi glyukoza kontsentratsiyasiga bevosita proportsionaldir. Glikozillangan gemoglobinni (HbA1b, HbA1c) gemoglobinning umumiy miqdoriga nisbati qandli diabet bilan og'rigan bemorlarda uglevod almashinuvining tovon holatini baholash uchun standart usulga aylandi. Doimiy va juda yuqori giperglikemiya bilan barcha gemoglobinning 15-20% glikatsiyaga uchraydi. Agar HbA1 tarkibi 10% dan oshsa, diabetik retinopatiyaning rivojlanishi oldindan aytib bo'lmaydigan xulosa.
Anjiyo va neyropatiyaning rivojlanishiga javoban insulindan mustaqil to'qima hujayralariga glyukoza miqdorining haddan tashqari ko'payishi hisoblanadi. Bu hujayralardagi osmotik bosimni o'zgartiradigan va tsikl va buzilgan funktsiyani rivojlanishiga hissa qo'shadigan tsiklik spirtli sorbitolni to'planishiga olib keladi. Sorbitolning hujayra ichidagi to'planishi asab tizimining to'qimalarida, to'r pardasida, linzada va katta tomirlarning devorlarida paydo bo'ladi.
Qandli diabetda mikrotrombi hosil bo'lishining patogenetik mexanizmlari gomeostazning buzilishi, qonning yopishqoqligi, mikrosirkulyatsiya: trombotsitlar to'planishining kuchayishi, tromboksan A2, zaiflashgan prostatsiklin sintezi va qonning fibrinolitik faolligi.
Ko'pincha diabet bilan og'rigan bemorlarda nefropatiya rivojlanadi. Bunga diabetik glomeruloskleroz, nefroangioskleroz, pielonefrit va boshqalar kiradi. Mikro va makroangiopatiya ham ushbu asoratlarni rivojlanishiga ta'sir qiladi. So'nggi yillarda siydikda protein mavjudligi va qandli diabet bilan og'rigan bemorlarda buyraklarning oxirgi taqdiri o'rtasida aniq bog'liqlik mavjud.
Interkurrent kasalliklardan tashqari, mikroalbuminuriyani aniqlash juda muhimdir. 20 mkg / min dan ortiq albuminning ajralib chiqish darajasi mikroalbominuriyaning diagnostik belgisidir, albumin va kreatinin darajasi 3 dan yuqori bo'lsa, tungi ekskretsiya darajasini 30 mkg / min dan ko'proq aniq taxmin qilish mumkin.
Pastki ekstremitalarning o'zgarishi diabetik oyoq sindromida ajralib turadi. Pastki ekstremitalarning amputatsiyasi diabetga chalingan bemorlarda populyatsiyaga qaraganda 15 marotaba ko'proq amalga oshiriladi.
Diyabetik oyoq sindromi bilan kasallanish yoshi, kasallik davomiyligi, glikemiya, chekish, arterial gipertenziya darajasiga bog'liq. Diabetik oyoq sindromi nafaqat mikroangiopatiya, balki polineuropatiya, pastki va ekstremal tomirlarning aterosklerozi (makroangiopatiya) yoki bu omillarning kombinatsiyasi bilan bog'liq.
Qandli diabetning uzoq muddatli dekompensatsiyasi qo'shma kasalliklarning kechishini yomonlashtiradi, immunitetning pasayishiga, yuqumli va yallig'lanish jarayonlarining paydo bo'lishiga va ularning surunkali shakllanishiga olib keladi.
Shuni ta'kidlash kerakki, II turdagi diabetning ko'plab shifokorlari engil kurs kasalligi deb bilishadi. Diabetologlarning xalqaro federatsiyasining Evropa byurosi va JSSTning Evropa byurosi 1998 yilda Jadvalda keltirilgan II turdagi diabet bilan og'rigan bemorlarda metabolizmni va asoratlar xavfini qoplashning yangi mezonlarini taklif qilishdi. 33.4.
33.4-jadval. Kompensatsiya mezonlariqandli diabetII turi
Venoz qon plazmasidagi glyukoza Bo'sh oshqozonda / ovqatdan oldin mmol / L (mg / dL) 6.1 (> 110)> 7.0 (> 126)
Kasallikning etiologiyasi
1-toifa diabet - bu irsiy kasallik, ammo irsiy moyillik uning rivojlanishini atigi uchdan birini belgilaydi. Onada diabet kasalligi bo'lgan bolada patologiya ehtimolligi 1-2 foizdan oshmaydi, kasal otada - 3 foizdan 6 foizgacha, opa-singillarda - 6 foizga yaqin.
Bemorlarning 85-90% da me'da osti bezi shikastlanishining bir yoki bir nechta hazil markerlari Langerhans orollariga antikorlarni aniqlanishi mumkin:
- glutamat dekarboksilaza (GAD) ga antikorlar,
- tirozin fosfataza (IA-2 va IA-2 beta) ga antikorlar.
Bunday holda, beta-hujayralarni yo'q qilishda asosiy ahamiyat uyali immunitet omillariga beriladi. 1-toifa diabet odatda DQA va DQB kabi HLA гапlotiplari bilan bog'liq.
Ko'pincha bunday patologiya boshqa otoimmün endokrin kasalliklar bilan birlashtiriladi, masalan, Addison kasalligi, otoimmün tiroidit. Endokrin bo'lmagan etiologiya ham muhim rol o'ynaydi:
- vitiligo
- revmatik patologiyalar,
- alopesiya
- Kron kasalligi.
Qandli diabetning patogenezi
 1-toifa diabet diabet, otoimmün jarayon oshqozon osti bezi beta hujayralarining 80-90% ni yo'q qilganida o'zini his qiladi. Bundan tashqari, ushbu patologik jarayonning intensivligi va tezligi doimo o'zgarib turadi. Ko'pincha, bolalarda va yoshlarda kasallikning klassik davrida hujayralar juda tez yo'q qilinadi va diabet tezda namoyon bo'ladi.
1-toifa diabet diabet, otoimmün jarayon oshqozon osti bezi beta hujayralarining 80-90% ni yo'q qilganida o'zini his qiladi. Bundan tashqari, ushbu patologik jarayonning intensivligi va tezligi doimo o'zgarib turadi. Ko'pincha, bolalarda va yoshlarda kasallikning klassik davrida hujayralar juda tez yo'q qilinadi va diabet tezda namoyon bo'ladi.
Kasallikning boshlanishidan va birinchi klinik belgilaridan ketoatsidoz yoki ketoatsidotik komaning rivojlanishigacha bir necha haftadan ko'p vaqt o'tishi mumkin emas.
Boshqa juda kam uchraydigan holatlarda, 40 yoshdan oshgan bemorlarda kasallik yashirin ravishda o'tishi mumkin (Lada otoimmun diabetli latta).
Bundan tashqari, ushbu vaziyatda shifokorlar 2-toifa diabetga tashxis qo'ydilar va bemorlariga insulin etishmovchiligini sulfoniluriya bilan qoplash uchun tavsiya qildilar.
Ammo vaqt o'tishi bilan gormonning mutlaq etishmasligi belgilari paydo bo'la boshlaydi:
- ketonuriya
- vazn yo'qotish
- qon shakarini kamaytirish uchun tabletkalarni muntazam ravishda ishlatish fonida aniq giperglikemiya.
1-toifa diabetning patogenezi mutlaq gormonlar etishmovchiligiga asoslangan. Insulinga bog'liq to'qimalarda (mushak va yog ') shakarni iste'mol qilishning iloji yo'qligi sababli energiya etishmovchiligi rivojlanadi va natijada lipoliz va proteoliz yanada kuchayadi. Shunga o'xshash jarayon kilogramm berishga olib keladi.
Glikemiyaning ko'payishi bilan, osmotik diurez va suvsizlanish bilan birga giperosmolyariya paydo bo'ladi. Energiya va gormon etishmovchiligi bilan insulin glyukagon, kortizol va o'sish gormoni sekretsiyasini susaytiradi.
O'sib borayotgan glikemiyaga qaramay, glyukoneogenez rag'batlantiriladi. Yog 'to'qimalarida lipolizning tezlashishi yog' kislotalari hajmining sezilarli darajada oshishiga olib keladi.
Agar insulin etishmovchiligi bo'lsa, unda jigarning liposintetik qobiliyati bostiriladi, erkin yog 'kislotalari ketogenezda faol ishtirok etadi. Ketonlarning to'planishi diabetik ketozning rivojlanishiga va uning oqibati - diabetik ketoatsidozga olib keladi.
Suvsizlanish va atsidozning progressiv o'sishi fonida koma rivojlanishi mumkin.
Agar davolanish bo'lmasa (etarli insulin terapiyasi va regidratatsiya), deyarli 100% hollarda o'limga olib keladi.
1-toifa diabetning belgilari
Ushbu turdagi patologiya juda kam uchraydi - kasallikning barcha holatlarining 1,5-2 foizidan ko'p emas. Hayot davomida paydo bo'lish xavfi 0,4% ni tashkil qiladi. Ko'pincha, odam 10 dan 13 yoshgacha bunday diabet bilan kasallanadi. Patologiyaning namoyon bo'lishining asosiy qismi 40 yoshgacha bo'ladi.
Agar kasallik odatiy bo'lsa, ayniqsa bolalar va yoshlarda bo'lsa, unda kasallik yaqqol simptomatologiya sifatida namoyon bo'ladi. Bir necha oy yoki haftada rivojlanishi mumkin. Yuqumli va boshqa yuqumli kasalliklar diabetning namoyon bo'lishiga olib kelishi mumkin.
Alomatlar diabetning barcha turlariga xos bo'ladi:
- poliuriya
- terining qichishi
- polidipsiya.
Ushbu belgilar ayniqsa kasallikning 1-turi bilan ajralib turadi. Kun davomida bemor kamida 5-10 litr suyuqlik ichishi va chiqarib yuborishi mumkin.
Kasallikning ushbu turi uchun keskin vazn yo'qotish bo'ladi, bu 1-2 oy ichida 15 kg ga etadi. Bundan tashqari, bemor quyidagilardan aziyat chekadi:
- mushaklarning zaifligi
- uyquchanlik
- kamaydi ishlash.
 Dastlab, u ishtahaning asossiz ko'payishi bilan bezovtalanishi mumkin, bu ketoatsidoz kuchayganda anoreksiya bilan almashtiriladi. Bemor og'iz bo'shlig'idan asetonning o'ziga xos hidini (mevali hid bo'lishi mumkin), ko'ngil aynishi va psevdoperitonitni - qorin og'rig'ini, komaga olib kelishi mumkin bo'lgan kuchli suvsizlanishni boshdan kechiradi.
Dastlab, u ishtahaning asossiz ko'payishi bilan bezovtalanishi mumkin, bu ketoatsidoz kuchayganda anoreksiya bilan almashtiriladi. Bemor og'iz bo'shlig'idan asetonning o'ziga xos hidini (mevali hid bo'lishi mumkin), ko'ngil aynishi va psevdoperitonitni - qorin og'rig'ini, komaga olib kelishi mumkin bo'lgan kuchli suvsizlanishni boshdan kechiradi.
Ba'zi hollarda, bolalar bemorlarida 1-toifa diabetning birinchi belgisi progressiv buzilgan ong bo'ladi. Buni shunchalik aniq aytish mumkinki, birga keladigan patologiyalar (jarrohlik yoki yuqumli) fonida bola komaga tushib qolishi mumkin.
35 yoshdan katta bemorda diabet (azotli otoimmün diabet) bilan kasallanish kam uchraydi, kasallik unchalik sezilmaydi va odatdagi qon shakar sinovi paytida tasodifan tashxis qo'yiladi.
Biror kishi vazn yo'qotmaydi, poliuriya va polidipsiya o'rtacha darajada bo'ladi.
Birinchidan, shifokor 2-toifa diabetga tashxis qo'yishi va tabletkalarda shakarni kamaytirish uchun dorilar bilan davolanishni boshlashi mumkin. Bu bir muncha vaqt o'tgach, kasallik uchun maqbul kompensatsiyani kafolatlaydi. Ammo, bir necha yildan so'ng, odatda 1 yildan so'ng, bemorda umumiy insulin etishmovchiligining ko'payishi sabab bo'lgan belgilar paydo bo'ladi:
- to'satdan vazn yo'qotish
- ketoz
- ketoatsidoz
- shakar miqdorini kerakli darajada ushlab turishning mumkin emasligi.
Qandli diabetni tashxislash mezonlari
Kasallikning ushbu 1-turi yorqin alomatlar bilan ajralib turadigan va kam uchraydigan patologiya ekanligini hisobga olib, qonda shakar miqdorini aniqlash bo'yicha skrining tekshiruvi o'tkazilmaydi. Yaqin qarindoshlarda 1-toifa diabetning rivojlanish ehtimoli minimal, bu kasallikning birlamchi tashxisi uchun samarali usullarning etishmasligi bilan birga ulardagi patologiyaning immunogenetik belgilarini sinchkovlik bilan o'rganish maqsadga muvofiq emasligini aniqlaydi.
Kasallikning aksariyat hollarda aniqlanishi mutlaq insulin etishmovchiligi alomatlari bo'lgan bemorlarda qon glyukozasining sezilarli darajada oshib ketishini belgilashga asoslanadi.
Kasallikni aniqlash uchun og'iz orqali tekshirish juda kam uchraydi.
Farqli diagnostika oxirgi o'rin emas. Shubhali holatlarda tashxisni tasdiqlash, ya'ni qandli diabetning birinchi turi aniq va ravshan belgilari bo'lmaganda, ayniqsa yoshligida namoyon bo'lganda o'rtacha glikemiyani aniqlash kerak.
Bunday tashxisning maqsadi kasallikni diabetning boshqa turlaridan ajratish bo'lishi mumkin. Buning uchun bazal C-peptid darajasini aniqlash usulini qo'llang va ovqatdan keyin 2 soat o'tgach.
Ikkilamchi holatlarda bilvosita diagnostika qiymatining mezonlari 1-toifa diabetning immunologik belgilarini aniqlash hisoblanadi:
- oshqozon osti bezi orollari komplekslariga antikorlar,
- glutamat dekarboksilaza (GAD65),
- tirozin fosfataza (IA-2 va IA-2P).
Davolash rejimi
Qandli diabetning har qanday turini davolash 3 asosiy tamoyilga asoslanadi:
- qon shakarini pasaytirish (bizning holimizda insulin terapiyasi),
- parhez ovqat
- kasallarni o'qitish.
Birinchi turdagi patologiya uchun insulin bilan davolash o'rnini bosuvchi xususiyatga ega. Uning maqsadi qabul qilingan kompensatsiya mezonlarini olish uchun insulinning tabiiy sekretsiyasini taqlid qilishni maksimal darajada oshirishdir. In intensiv insulin terapiyasi gormonning fiziologik ishlab chiqarilishini eng yaqin tarzda aniqlaydi.
Gormonga kunlik ehtiyoj uning bazal sekretsiya darajasiga mos keladi. Ta'sirning o'rtacha davomiyligi 2 ta preparat yoki Glargin uzoq insulinining 1 in'ektsiyasi tanani insulin bilan ta'minlashi mumkin.
Bazal gormonning umumiy miqdori preparat uchun kunlik ehtiyojning yarmidan oshmasligi kerak.
Insulinning bolus (ozuqaviy) sekretsiyasi ovqatlanishdan oldin qisqa yoki ultra qisqa ta'sir qilish bilan inson gormoni in'ektsiyalari bilan almashtiriladi. Bunday holda, doz quyidagi mezonlar asosida hisoblanadi.
- ovqatlanish paytida iste'mol qilinishi kerak bo'lgan uglevod miqdori,
- har bir insulin yuborilishidan oldin aniqlanadigan qon shakar darajasi (glyukometr yordamida o'lchanadi).
Qandli diabetning 1-turi namoyon bo'lgandan so'ng va uni davolash etarli vaqt davomida boshlanganida, insulin preparatlariga ehtiyoj kam bo'lishi mumkin va 0,3-0,4 U / kg dan past bo'ladi. Bu davr "asal oyi" yoki doimiy remissiya davri deb nomlanadi.
Giperglikemiya va ketoatsidozning bir bosqichidan so'ng, insulin ishlab chiqarilishi beta-hujayralarni omon qolish orqali bostirilsa, gormonal va metabolik nosozliklar insulin in'ektsiyalari bilan qoplanadi. Dori vositalari oshqozon osti bezi hujayralarining faoliyatini tiklaydi, ular insulin minimal sekretsiyasini oladi.
Ushbu davr bir necha haftadan bir necha yilgacha davom etishi mumkin. Oxir oqibat, ammo beta-hujayrali qoldiqlarning otoimmün ravishda yo'q qilinishi natijasida remissiya davri tugaydi va jiddiy davolanish talab etiladi.
Insulinga bog'liq bo'lmagan diabet (2-toifa)
Ushbu turdagi patologiya tanadagi to'qimalar shakarni etarli darajada o'zlashtira olmasa yoki uni to'liq hajmda bajarmasa rivojlanadi. Shunga o'xshash muammoning yana bir nomi bor - ekstrapankreatik etishmovchilik. Ushbu hodisaning etiologiyasi boshqacha bo'lishi mumkin:
- semizlik, ortiqcha ovqatlanish, o'tirgan turmush tarzi, arterial gipertenziya, qarilikda va giyohvandlik mavjudligida insulin tarkibidagi o'zgarish;
- ularning soni yoki tuzilishi buzilganligi sababli insulin retseptorlari funktsiyalarining buzilishi;
- jigar to'qimalarida shakar etishmovchiligi,
- Insulin retseptorlaridan hujayra organellalariga impulsni yuborish qiyin bo'lgan hujayra ichidagi patologiya,
- oshqozon osti bezidagi insulin sekretsiyasining o'zgarishi.
Kasalliklarni tasniflash
2-toifa diabetning og'irligiga qarab, u quyidagilarga bo'linadi.
- engil daraja. Qisqa vaqt ichida qon shakarini kamaytiradigan dorilar va parhezlardan foydalanish sharti bilan insulin etishmasligini qoplash qobiliyati bilan tavsiflanadi.
- o'rta daraja. Siz glyukoza miqdorini kamaytirish uchun kamida 2-3 ta doridan foydalanish sharti bilan metabolik o'zgarishlarni qoplashingiz mumkin. Ushbu bosqichda metabolik etishmovchilik angiopatiya,
- og'ir bosqich. Vaziyatni normallashtirish uchun glyukoza miqdorini tushirish va insulin yuborish uchun bir necha vositalardan foydalanish kerak. Ushbu bosqichdagi bemor ko'pincha asoratlardan aziyat chekadi.
2-toifa diabet nima?
Diabetning klassik klinik ko'rinishi 2 bosqichdan iborat bo'ladi:
- tez faza. Glyukoza ta'sirida to'plangan insulinni tezda bo'shatish,
- sekin faza. Qoldiq yuqori qon shakarini kamaytirish uchun insulin chiqarilishi sekin. U tez fazadan keyin darhol ishlay boshlaydi, ammo uglevodlarning etarli darajada barqarorlashmasligi sharoitida.
Agar oshqozon osti bezi gormoni ta'siriga sezgir bo'lib qoladigan beta hujayralar patologiyasi mavjud bo'lsa, qondagi uglevodlar miqdoridagi nomutanosiblik asta-sekin rivojlanadi. Qandli diabetning 2-turida tez faza deyarli yo'q va sekin fazalar ustunlik qiladi. Insulin ishlab chiqarish ahamiyatsiz va shuning uchun jarayonni barqarorlashtirish mumkin emas.
 Agar insulin retseptorlari funktsiyasi yoki retseptorlardan keyingi mexanizmlar etarli bo'lmasa, giperinsulinemiya rivojlanadi. Qondagi yuqori insulin miqdori bilan organizm gormonal muvozanatni barqarorlashtirishga qaratilgan kompensatsiya mexanizmini ishga tushiradi. Ushbu xarakterli alomat kasallikning eng boshida ham kuzatilishi mumkin.
Agar insulin retseptorlari funktsiyasi yoki retseptorlardan keyingi mexanizmlar etarli bo'lmasa, giperinsulinemiya rivojlanadi. Qondagi yuqori insulin miqdori bilan organizm gormonal muvozanatni barqarorlashtirishga qaratilgan kompensatsiya mexanizmini ishga tushiradi. Ushbu xarakterli alomat kasallikning eng boshida ham kuzatilishi mumkin.
Patologiyaning aniq manzarasi bir necha yillar davomida doimiy giperglikemiyadan keyin rivojlanadi. Haddan tashqari qon shakar beta-hujayralarga salbiy ta'sir qiladi. Bu ularning kamayishi va aşınmasına sabab bo'ladi, bu esa insulin ishlab chiqarishning pasayishiga olib keladi.
Klinik jihatdan insulin etishmovchiligi og'irlikning o'zgarishi va ketoatsidozning shakllanishi bilan namoyon bo'ladi. Bundan tashqari, ushbu turdagi diabetning alomatlari quyidagilar:
- polidipsiya va poliuriya. Metabolik sindrom osmotik qon bosimining oshishiga olib keladigan giperglikemiya tufayli rivojlanadi. Jarayonni normalizatsiya qilish uchun tanasi faol ravishda suv va elektrolitlarni olib tashlashni boshlaydi,
- terining qichishi. Qonda karbamid va ketonlarning keskin ko'payishi natijasida terining qichishi,
- ortiqcha vazn.
Insulin qarshiligi birlamchi ham, ikkilamchi ham ko'p asoratlarga olib keladi. Shunday qilib, shifokorlarning birinchi guruhiga quyidagilar kiradi: giperglikemiya, glikogen ishlab chiqarishning pasayishi, glyukozuriya, tananing reaktsiyasini inhibe qilish.
Asoratlarning ikkinchi guruhiga quyidagilar kiradi: lipidlar va oqsillarni ularning uglevodlarga aylanishi uchun rag'batlantirish, yog 'kislotalari va oqsillar ishlab chiqarilishini inhibe qilish, iste'mol qilingan uglevodlarga nisbatan tolerantlikning pasayishi, oshqozon osti bezi gormonining sekretsiyasini buzish.
2-toifa diabet keng tarqalgan. Umuman olganda, kasallik tarqalishining haqiqiy ko'rsatkichlari rasmiy minimal darajadan 2-3 baravar ko'p bo'lishi mumkin.
Bundan tashqari, bemorlar jiddiy va xavfli asoratlar boshlanganidan keyingina tibbiy yordamga murojaat qilishadi. Shu sababli, endokrinologlar muntazam tibbiy ko'riklarni unutmaslik muhimligini ta'kidlaydilar. Ular muammoni imkon qadar erta aniqlashga yordam beradi va tezda davolanishni boshlaydi.
|


 1-toifa diabet diabet, otoimmün jarayon oshqozon osti bezi beta hujayralarining 80-90% ni yo'q qilganida o'zini his qiladi. Bundan tashqari, ushbu patologik jarayonning intensivligi va tezligi doimo o'zgarib turadi. Ko'pincha, bolalarda va yoshlarda kasallikning klassik davrida hujayralar juda tez yo'q qilinadi va diabet tezda namoyon bo'ladi.
1-toifa diabet diabet, otoimmün jarayon oshqozon osti bezi beta hujayralarining 80-90% ni yo'q qilganida o'zini his qiladi. Bundan tashqari, ushbu patologik jarayonning intensivligi va tezligi doimo o'zgarib turadi. Ko'pincha, bolalarda va yoshlarda kasallikning klassik davrida hujayralar juda tez yo'q qilinadi va diabet tezda namoyon bo'ladi. Dastlab, u ishtahaning asossiz ko'payishi bilan bezovtalanishi mumkin, bu ketoatsidoz kuchayganda anoreksiya bilan almashtiriladi. Bemor og'iz bo'shlig'idan asetonning o'ziga xos hidini (mevali hid bo'lishi mumkin), ko'ngil aynishi va psevdoperitonitni - qorin og'rig'ini, komaga olib kelishi mumkin bo'lgan kuchli suvsizlanishni boshdan kechiradi.
Dastlab, u ishtahaning asossiz ko'payishi bilan bezovtalanishi mumkin, bu ketoatsidoz kuchayganda anoreksiya bilan almashtiriladi. Bemor og'iz bo'shlig'idan asetonning o'ziga xos hidini (mevali hid bo'lishi mumkin), ko'ngil aynishi va psevdoperitonitni - qorin og'rig'ini, komaga olib kelishi mumkin bo'lgan kuchli suvsizlanishni boshdan kechiradi. Agar insulin retseptorlari funktsiyasi yoki retseptorlardan keyingi mexanizmlar etarli bo'lmasa, giperinsulinemiya rivojlanadi. Qondagi yuqori insulin miqdori bilan organizm gormonal muvozanatni barqarorlashtirishga qaratilgan kompensatsiya mexanizmini ishga tushiradi. Ushbu xarakterli alomat kasallikning eng boshida ham kuzatilishi mumkin.
Agar insulin retseptorlari funktsiyasi yoki retseptorlardan keyingi mexanizmlar etarli bo'lmasa, giperinsulinemiya rivojlanadi. Qondagi yuqori insulin miqdori bilan organizm gormonal muvozanatni barqarorlashtirishga qaratilgan kompensatsiya mexanizmini ishga tushiradi. Ushbu xarakterli alomat kasallikning eng boshida ham kuzatilishi mumkin.